Adenoma dell’ipofisi e endoscopia endonasale
L’adenoma ipofisario è un tumore benigno, che colpisce l’ipofisi e in particolare la sua parte anteriore (adenoipofisi). Non sono stati accertati fattori di rischio precisi, a eccezione della familiarità. Per comprenderne le possibili conseguenze, vale la pena conoscere il ruolo dell’ipofisi nel nostro organismo.
L’adenoma dell’ipofisi viene generalmente trattato chirurgicalmente tramite endoscopia endonosale.
A cosa serve l’ipofisi?
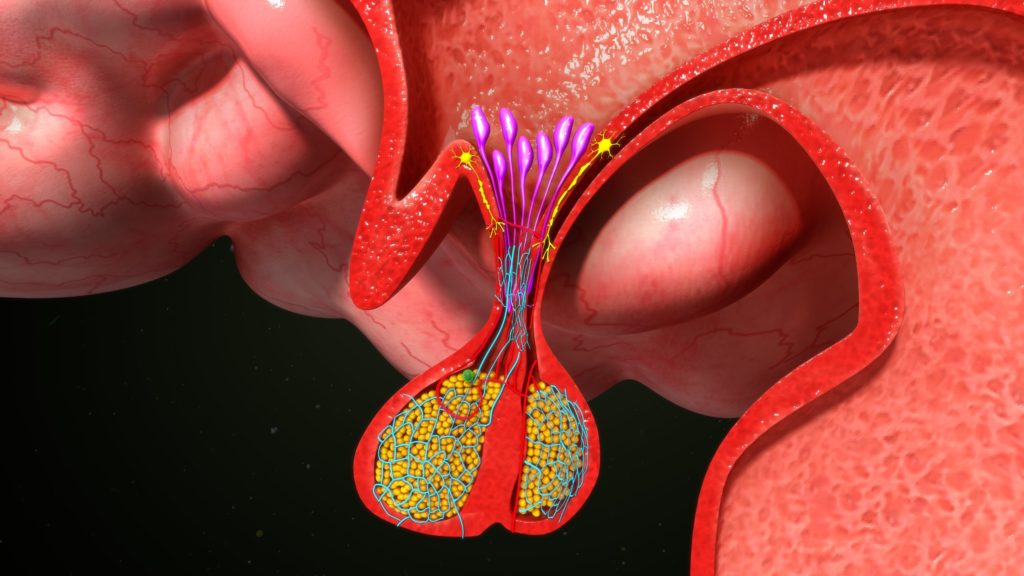
L’ipofisi è una ghiandola endocrina di piccole dimensioni: misura infatti meno di 1 centimetro di diametro. È situata all’interno del cranio e contenuta in una sella ossea (“sella turcica”), localizzata dietro il naso e tra gli occhi. È costituita da due sezioni, una anteriore (adenoipofisi) e una posteriore (neuroipofisi).
Sebbene la sua struttura faccia pensare a una ghiandola di poco rilievo, l’ipofisi è in realtà l’equivalente di un direttore d’orchestra: gli ormoni che secerne stimolano a loro volta l’attività di altre ghiandole, influendo così sulla regolazione del metabolismo del nostro corpo, della sua crescita e della riproduzione.
Per questo, se una delle linee ormonali ipofisarie è interessata da un particolare disturbo, ne possono derivare patologie potenzialmente molto serie. L’ipofisi può infatti essere colpita da lesioni di vario tipo, in maggioranza benigne, di cui l’adenoma ipofisario è la più comune.
Le tipologie di adenoma ipofisario
Quando si forma un adenoma ipofisario, si assiste allo sviluppo anomalo di una parte dell’ipofisi e delle sue cellule. Esso può secernere ormoni (secernente) oppure no (non secernente). Al di sotto di un diametro di 1 centimetro, si parla di microadenoma ipofisario; superato il centimetro, si tratta di macroadenoma ipofisario. Dimensioni, localizzazione e stato secernente o meno determinano le possibili conseguenze:
- sindrome di ipersecrezione: si verifica quando l’adenoma produce troppi ormoni (TSH, prolattina, ACTH, ormone di crescita). Questo provoca uno squilibrio significativo nell’organismo, all’origine di patologie come morbo di Cushing (che si manifesta con quantità eccessiva di grasso lungo tutto il tronco e sul viso), acromegalia (crescita eccessiva di alcune strutture ossee), prolattinoma (tumore che influisce negativamente sulla fertilità sia negli uomini che nelle donne)
- sindrome d’insufficienza, che vede l’adenoma invadere lo spazio occupato dall’ipofisi e ne ostacola il normale funzionamento. Si assiste così a una diminuzione della produzione di ormoni (ipopituitarismo)
- sindrome di massa: le dimensioni dell’adenoma finiscono per causare la compressione dei nervi ottici, con conseguente perdita dell’acuità visiva o riduzione del campo visivo laterale
Adenoma ipofisario e sintomi
Non è scontato che l’adenoma ipofisario si manifesti con sintomi riconoscibili: al contrario, è possibile che venga identificato in maniera fortuita, durante esami diagnostici eseguiti per altre ragioni.
Fra i sintomi più diffusi soprattutto in caso di macroadenoma sono compresi: cefalea, offuscamento della vista, alterazione del campo visivo. In caso di macroadenoma particolarmente invasivo, possono presentarsi anche disorientamento, vomito, sonnolenza, bulimia e diabete insipido (che non è legato al metabolismo degli zuccheri, ma alla mancanza dell’ormone vasopressina).
Altri sintomi, dovuti alla perdita di funzionalità da parte dell’ipofisi, possono essere problemi mestruali e secrezione mammaria nelle donne, alterazioni nel viso, nelle mani e nei piedi, ipertensione, diminuzione della libido, sterilità sia femminile che maschile, sudorazione, pelosità aumentata, gigantismo in bambini o adolescenti, fragilità della pelle, smagliature, osteoporosi.
Le figure fondamentali per il trattamento di un adenoma dell’ipofisi
Come si è accennato, la diagnosi di adenoma ipofisario non è semplice. Il paziente deve illustrare il più rigorosamente possibile i propri sintomi e l’eventuale presenza in famiglia di casi simili. Sulla base dei dati, il medico può prescrivere esami del sangue e delle urine per analizzare i livelli ormonali e in seguito una TAC e una risonanza magnetica per rilevare eventuali lesioni. Se inoltre i sintomi coinvolgono il campo visivo, si rende necessario un esame di valutazione della vista.
Affrontare questa patologia è quindi un gioco di squadra, in cui ogni soggetto coinvolto è essenziale:
– il paziente, che è sempre al centro di tutto il processo con la sua storia personale e clinica
– il medico curante che ha un importante ruolo di coordinamento
– l’endocrinologo, referente per diagnosi, controllo e trattamento della patologia
– il neuroradiologo, esperto nello studio diagnostico del sistema nervoso
– l’oculista, punto di riferimento per screening, diagnosi e controllo dei disturbi oculari
– il neurochirurgo, che tratta la patologia attraverso l’asportazione chirurgica
Il trattamento dell’adenoma ipofisario: l’intervento
La terapia prevede un intervento chirurgico nella maggior parte dei casi, a eccezione degli adenomi di piccole dimensioni secernenti prolattina oppure ormone della crescita, che possono essere trattati con farmaci appositi. L’evoluzione della tecnologia e delle competenze in questo campo ha reso possibile una tipologia d’intervento mininvasiva molto efficace: la chirurgia endoscopica transnasale transfenoidale.Adenoma dell'ipofisi e endoscopia endonasale

NEWS – Intervista su ODEON TV: Chirurgia Vertebrale Endoscopica Biportale (Tecnica UBE)
https://www.youtube.com/watch?v=ADmigrL3oeM&list=TLGG_InosQ2SvPYwNTEyMjAyMg&ab_channel=Medicina365 Intervista per il Programma Eccellenze Italiane, condotto da Nina Sicilia, su Odeon TV – Canale Nazionale 163. A luglio