Quando il canale spinale del tratto lombare si restringe, si parla di stenosi del canale lombare.
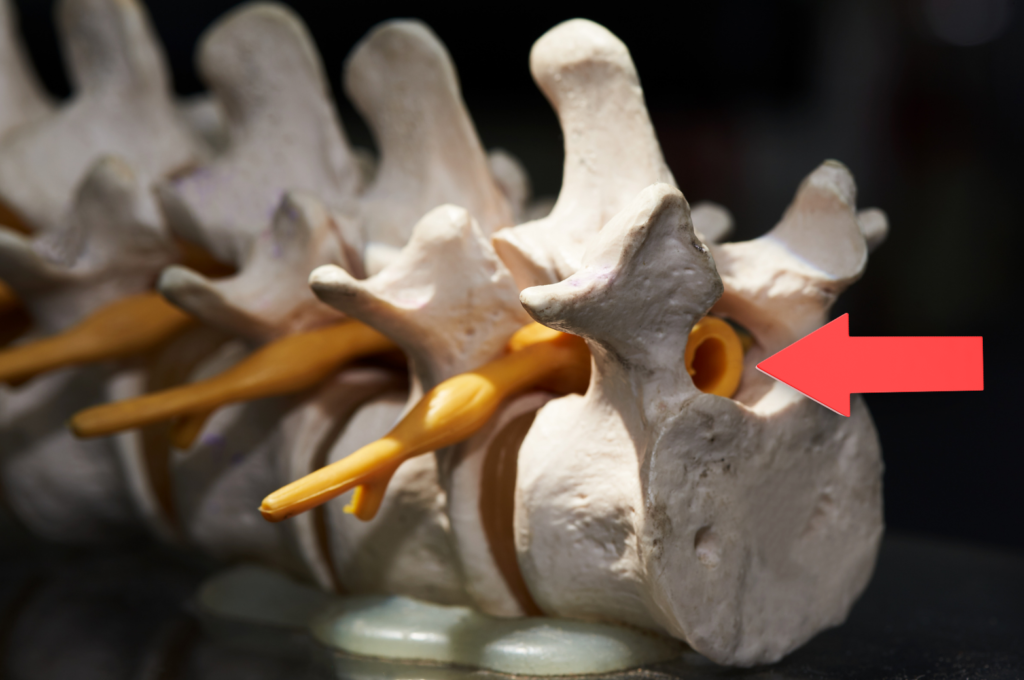
Com’è fatto il canale spinale ?
Il canale spinale, detto anche canale vertebrale è lo spazio all’interno del quale passa il midollo spinale, dalla prima vertebra cervicale (denominata C1) fino alla prima vertebra lombare (L1), insieme alle radici nervose, con le quali termina il canale (a livello delle vertebre sacrali).
Il midollo fa parte del Sistema Nervoso Centrale insieme al cervello. Le radici nervose, invece, fanno parte del Sistema Nervoso Periferico, che è coinvolto dalla stenosi del canale lombare.
Delimitato anteriormente dai corpi vertebrali e dai dischi intervertebrali, lateralmente dai forami vertebrali e posteriormente dall’arco osseo legamentare, il canale spinale lombare contiene le radici dei nervi sciatici e crurali, diretti verso gli arti inferiori. Se compresse, le radici nervose provocano una sintomatologia particolarmente fastidiosa.
Le cause della stenosi del canale lombare
Questa patologia trova origine soprattutto in una condizione molto naturale: l’avanzare dell’età e le conseguenti alterazioni artrosiche, che provocano un ispessimento delle pareti del canale lombare e il calo dello spazio a disposizione. Non è quindi un caso che la stenosi del canale lombare si manifesti specialmente in soggetti con più di 60-70 anni d’età. Altre cause possono essere:
- ernie del disco lombari
- tumori spinali, le cui masse possono occupare lo spazio destinato al midollo
- traumi alla colonna vertebrale
- spondilolistesi lombare, che altera il posizionamento delle vertebre lombari
- morbo di Paget, che provoca una rigenerazione ossea troppo veloce, con conseguente deformità
Vi sono poi anche casi più particolari, in cui la persona nasce già caratterizzata da un tratto del canale spinale più stretto della norma: la sintomatologia tende quindi a presentarsi ben prima dell’età avanzata. Sono inoltre da considerare alcuni fattori di rischio: secondo gli studi, le persone che soffrono di obesità o diabete mellito, così come i fumatori, sono più predisposti allo sviluppo della patologia.
Stenosi del canale lombare: i sintomi
Dato che le radici nervose presenti nel canale si deteriorano gradualmente, altrettanto gradualmente si sviluppano i sintomi. Fra quelli iniziali vi sono:
- mal di schiena
- dolore ai glutei, che cresce quando si cammina o si resta in posizione eretta e fissa
- crampi notturni alle gambe
Con il passare dei mesi e talvolta degli anni, si manifestano anche:
- claudicatio (riduzione dell’autonomia nella marcia)
- intorpidimento e dolore alle gambe, che spesso obbligano la persona a fermarsi durante la marcia
Il paziente sperimenta un minimo di sollievo fermandosi oppure piegandosi in avanti: questo perché la posizione permette al diametro del canale spinale di aumentare del 10% circa, così che anche la compressione diminuisce. Ecco perché molte persone che soffrono di stenosi del canale lombare possono pedalare in bicicletta per interi chilometri, ma paradossalmente riescono a camminare solo per 10-20 metri.


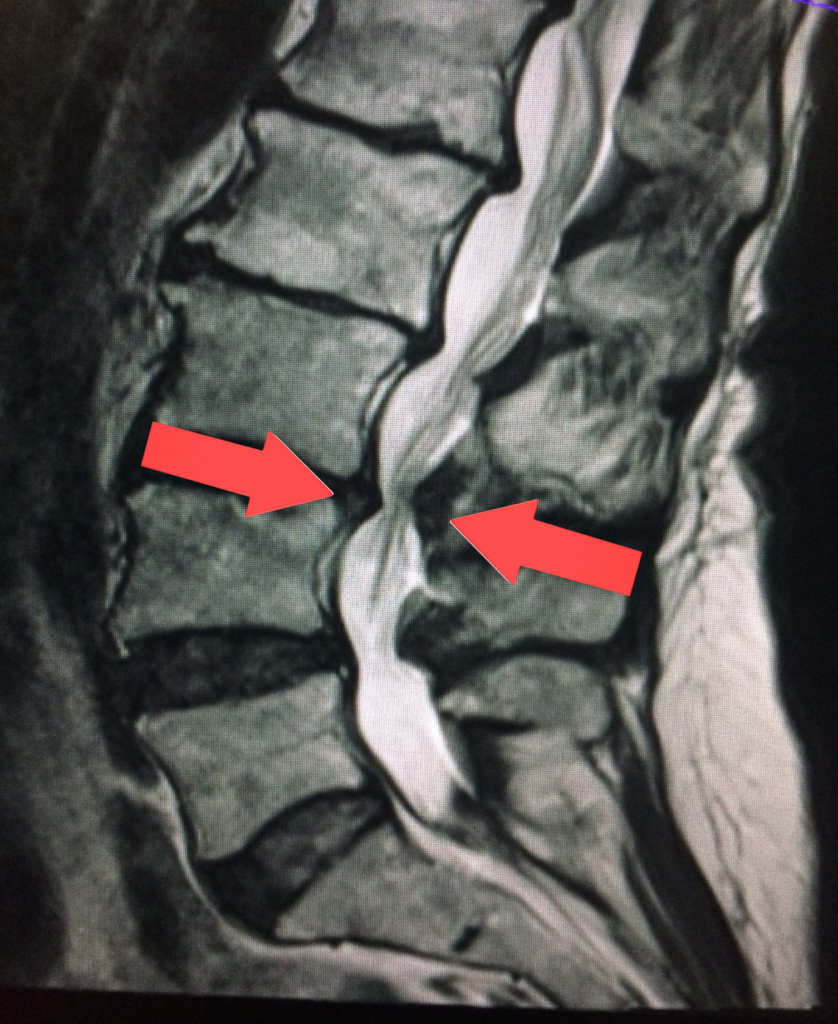
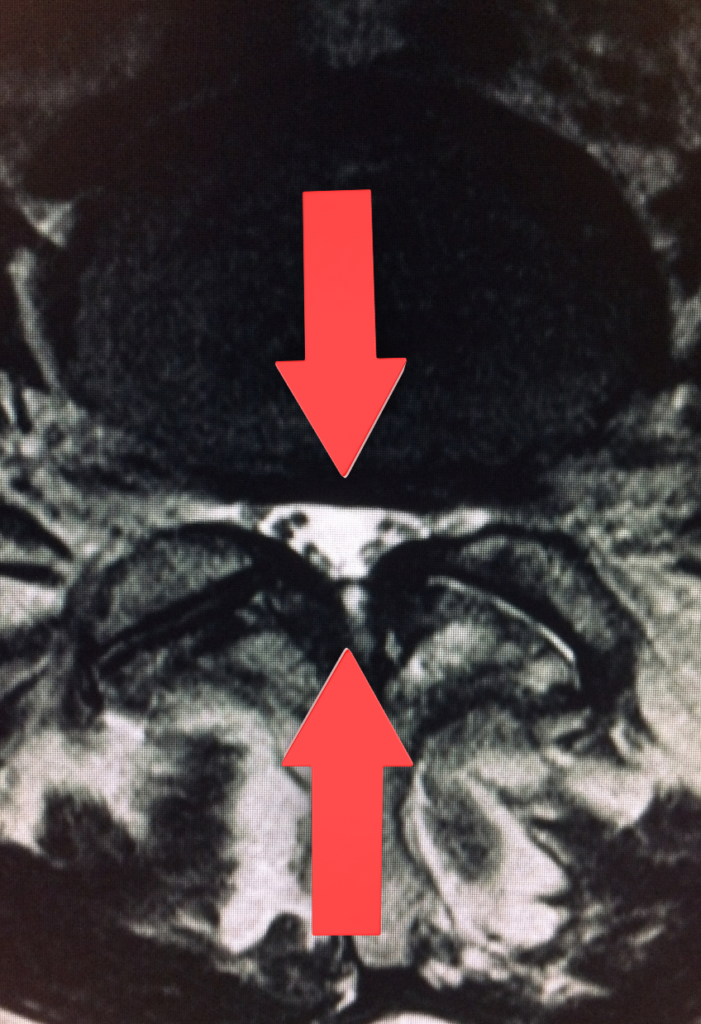
Come si giunge a una diagnosi ?
Nonostante le difficoltà descritte, spesso il paziente non offre altri segni particolari in sede di esame obiettivo. È quindi essenziale per la diagnosi ricorrere a una risonanza magnetica del tratto lombare, che consente di rilevare la presenza della patologia ed eventualmente associarla ad altre. Si possono inoltre eseguire:
- radiografia della colonna vertebrale
- TAC, soprattutto per analizzare le componenti ossee
- elettromiografia, per misurare la funzionalità dei nervi
Stenosi del canale lombare: terapia e intervento
Per affrontare la stenosi del canale lombare con la giusta terapia è come sempre necessario basarsi sulla singola situazione del paziente. Si può optare per una terapia di tipo conservativo così come per un intervento chirurgico. La prima strada è preferibile se i sintomi non sono invalidanti o se fra le cause non vi sono patologie gravi. Il trattamento conservativo comprende cure farmacologiche (con farmaci antinfiammatori-analgesici e miorilassanti), riabilitazione fisica (esercizi per potenziare i muscoli, attività motorie in acqua, stretching e cyclette, terapie manuali, posturali e strumentali) e modifica dello stile di vita (stop al fumo, regolare movimento fisico, controllo del peso).
Se queste terapie non danno l’esito sperato, la stenosi del canale lombare può essere trattata tramite operazione chirurgica, che prevede l’allargamento del canale spinale attraverso la rimozione del tratto occluso. È possibile eseguirla con differenti metodologie, la cui opportunità viene attentamente valutata del neurochirurgo:
- laminectomia (approccio bilaterale)
- emilaminectomia (approccio unilaterale)
Grazie alle tecniche minimamente invasive, è possibile decomprimere il canale senza sottoporre i tessuti a traumi eccessivi, a tutto vantaggio dei tempi di ripresa. Inoltre, negli ultimi anni è stato sperimentato un metodo di decompressione endoscopica, ulteriormente vantaggiosa da questo punto di vista, ma non indicata per tutti i tipi di stenosi.
In seguito all’intervento, si consiglia di intraprendere un percorso di fisiokinesiterapia (FKT), la pratica che in fisioterapia prevede attività di riabilitazione motoria.


